자폐증에는 두 가지 유형이 있다.
- 건강의학 / 문광주 기자 / 2025-10-03 10:35:57
3분 읽기
- 유전자가 원인의 약 11%만을 담당한다는 것을 확인
- 유아기에 진단받은 자폐인은 초기에 사회성, 의사소통 능력이 저하,
- 증상은 평생 대체로 안정적 유지. 우울증이나 ADHD와 같은 추가적 정신 질환 드물어
- 후기 발병 자폐증 환자; ADHD, 불안 장애 및 기타 정신 질환을 겪을 가능성이 더 높다.
- 후기 발병 자폐증 환자 중 유아형 자폐증 환자보다 여성이 더 많이 영향 받아
자폐증은 일반적으로 아동기에 발생하는 발달 장애다. 자폐증 환자는 종종 사회적 상호 작용, 비언어적 의사소통에 어려움을 겪고 자극에 과민 반응을 보인다. 그러나 이 증후군의 원인은 아직 불분명하다. 유전적 요인이 의심되지만, 태아의 바이러스, 오염 물질, 호르몬 불균형도 영향을 미친다. 그러나 유아기 예방 접종이 자폐증을 유발한다는 가정은 반박되었다.
조기 진단과 후기 진단
하지만 한 가지 의문은 여전히 풀리지 않았다. 바로 자폐증 환자 중 일부는 왜 사춘기가 아닌, 나중에 증상이 나타나는 것일까? 케임브리지 대학교의 신허 장(Xinhe Zhang)과 동료들은 "자폐증은 오랫동안 유아기에 나타나는 질환으로 여겨져 왔다. 그러나 이제는 중기 또는 그 이후에 진단받는 자폐증 환자가 점점 늘어나고 있다"고 설명했다.
그 이유는 무엇일까? 단순히 진단 방법과 관련이 있을까? 아니면 경증 자폐증은 종종 나중에 진단되기 때문일까? 아니면 그 이면에 실질적인 차이가 있을까? 이를 명확히 하기 위해 장 교수와 그의 연구팀은 총 1만 명 이상의 자폐증 환자를 대상으로 한 여러 대규모 연구에서 얻은 의학적 및 유전적 데이터를 분석했다. 연구진은 자폐증의 경과와 심각도, 그리고 가능한 유전적 요인을 분석했다.
두 가지 유전적 요인 그룹
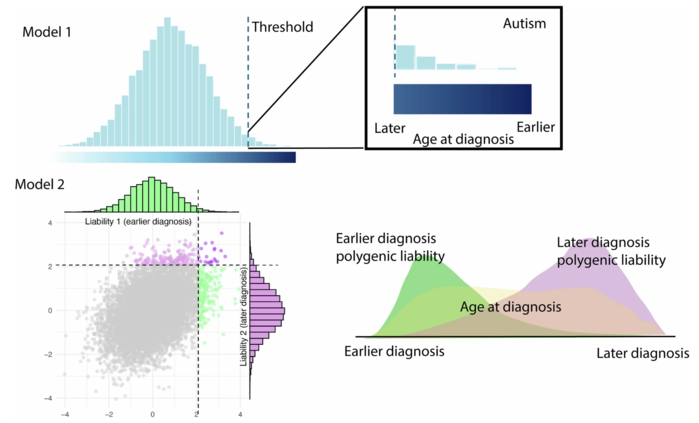
분석 결과, 자폐증 발병의 차이는 우연의 일치도 아니고 진단 방법의 결과도 아니라는 것이 밝혀졌다. 장 박사와 동료들의 보고에 따르면, 이들은 두 가지 다른 형태의 자폐증이 발현된 것일 가능성이 높다. 이는 한편으로는 유전자에서 분명하게 드러난다. 이러한 연구 결과에 따르면, 자폐증은 실제로 여러 위험 유전자에 의해 영향을 받는다. 그러나 분석 결과, 이러한 다유전학적 기반이 두 형태에서 동일하지 않다는 것이 밝혀졌다.
연구진은 "유전적 상관관계를 계층적으로 분류한 결과, 자폐증 진단 연령에 따라 차이가 나는 두 개의 광범위하고 부분적으로 겹치는 집단이 나타났다"고 보고했다. 이 두 위험 유전자 집단은 성별, 사회적 환경, 지능과 같은 요인을 고려하더라도 여전히 뚜렷하게 나타났다.
경과 및 동반 질환의 차이
이러한 유전적 차이는 자폐증의 경과와 밀접한 관련이 있다. 유아기에 진단받은 자폐인은 초기에 사회성 및 의사소통 능력이 저하되지만, 증상은 평생 대체로 안정적으로 유지된다. 우울증이나 ADHD와 같은 추가적인 정신 질환은 비교적 드물다.
"반대로, 두 번째 위험 유전자 그룹은 자폐증 진단이 늦어지고 사춘기 동안 사회정서적 및 행동적 문제가 증가하는 것과 관련이 있다"고 장 박사와 그녀의 연구팀은 설명했다. 또한, 이러한 유형의 자폐증을 지닌 사람들은 ADHD, 불안 장애 및 기타 정신 질환을 겪을 가능성이 더 높다. 이러한 후기 발병 자폐증 환자 중 유아형 자폐증 환자보다 여성이 더 많이 영향을 받는다.
원인 탐색에 도움
장 박사와 그의 동료들에 따르면, 이러한 결과는 "자폐증"이라는 용어가 다양한 원인, 발달 경로 및 동반 질환을 가진 여러 현상을 포괄한다는 가정을 뒷받침한다. 이러한 다양한 형태에 대한 지식은 여전히 수수께끼 같은 자폐증 현상과 그 원인을 더 잘 이해하는 데 도움이 될 수 있다.
다양한 유형의 자폐증과 관련된 유전자, 경로 및 시간적 패턴이 더 명확해진다면 비유전적 원인을 찾는 데 도움이 될 수 있다. 장 박사와 그의 동료들은 유전자가 원인의 약 11%만을 담당한다는 것을 확인했다.
연구진은 "이번 연구 결과는 신경발달 장애 전반을 이해하고 자폐증 진단, 성별 차이, 그리고 동반되는 건강 상태를 고려하는 방식에 시사점을 제공한다"며 추가 연구가 필요하다고 강조했다.
참고: Nature, 2025; doi: 10.1038/s41586-025-09542-6
출처: Nature
- 유전자가 원인의 약 11%만을 담당한다는 것을 확인
- 유아기에 진단받은 자폐인은 초기에 사회성, 의사소통 능력이 저하,
- 증상은 평생 대체로 안정적 유지. 우울증이나 ADHD와 같은 추가적 정신 질환 드물어
- 후기 발병 자폐증 환자; ADHD, 불안 장애 및 기타 정신 질환을 겪을 가능성이 더 높다.
- 후기 발병 자폐증 환자 중 유아형 자폐증 환자보다 여성이 더 많이 영향 받아
자폐증에는 두 가지 유형이 있다.
조기 진단과 후기 진단 자폐증은 유전적, 그리고 진행 방식에 차이가 있다.
동일하지 않다. 유전체 분석 결과에서 알 수 있듯이, 자폐증이라는 용어는 두 가지 다른 신경심리학적 장애를 감출 수 있다. 따라서 두 가지 유형의 자폐증은 유전적, 그리고 진행 방식에 차이가 있다. 첫 번째 유형은 유아기에 시작돼 그 이후로 비교적 안정적으로 유지된다. 두 번째 유형은 사춘기에만 발생하며, 연구자들이 "네이처"에 보고한 바와 같이 ADHD나 우울증과 같은 정신 질환과 밀접한 관련이 있다.
 |
| ▲ 많은 자폐증 환자가 어린 시절에 진단을 받는다. 하지만, 나중에 발병하는 경우도 있다. 자폐증에는 여러 유형이 있을까? |
자폐증은 일반적으로 아동기에 발생하는 발달 장애다. 자폐증 환자는 종종 사회적 상호 작용, 비언어적 의사소통에 어려움을 겪고 자극에 과민 반응을 보인다. 그러나 이 증후군의 원인은 아직 불분명하다. 유전적 요인이 의심되지만, 태아의 바이러스, 오염 물질, 호르몬 불균형도 영향을 미친다. 그러나 유아기 예방 접종이 자폐증을 유발한다는 가정은 반박되었다.
조기 진단과 후기 진단
하지만 한 가지 의문은 여전히 풀리지 않았다. 바로 자폐증 환자 중 일부는 왜 사춘기가 아닌, 나중에 증상이 나타나는 것일까? 케임브리지 대학교의 신허 장(Xinhe Zhang)과 동료들은 "자폐증은 오랫동안 유아기에 나타나는 질환으로 여겨져 왔다. 그러나 이제는 중기 또는 그 이후에 진단받는 자폐증 환자가 점점 늘어나고 있다"고 설명했다.
그 이유는 무엇일까? 단순히 진단 방법과 관련이 있을까? 아니면 경증 자폐증은 종종 나중에 진단되기 때문일까? 아니면 그 이면에 실질적인 차이가 있을까? 이를 명확히 하기 위해 장 교수와 그의 연구팀은 총 1만 명 이상의 자폐증 환자를 대상으로 한 여러 대규모 연구에서 얻은 의학적 및 유전적 데이터를 분석했다. 연구진은 자폐증의 경과와 심각도, 그리고 가능한 유전적 요인을 분석했다.
두 가지 유전적 요인 그룹
분석 결과, 자폐증 발병의 차이는 우연의 일치도 아니고 진단 방법의 결과도 아니라는 것이 밝혀졌다. 장 박사와 동료들의 보고에 따르면, 이들은 두 가지 다른 형태의 자폐증이 발현된 것일 가능성이 높다. 이는 한편으로는 유전자에서 분명하게 드러난다. 이러한 연구 결과에 따르면, 자폐증은 실제로 여러 위험 유전자에 의해 영향을 받는다. 그러나 분석 결과, 이러한 다유전학적 기반이 두 형태에서 동일하지 않다는 것이 밝혀졌다.
연구진은 "유전적 상관관계를 계층적으로 분류한 결과, 자폐증 진단 연령에 따라 차이가 나는 두 개의 광범위하고 부분적으로 겹치는 집단이 나타났다"고 보고했다. 이 두 위험 유전자 집단은 성별, 사회적 환경, 지능과 같은 요인을 고려하더라도 여전히 뚜렷하게 나타났다.
 |
| ▲ 그림 1: 다양한 임상적, 사회 인구학적 요인에 의해 설명되는 진단 시 연령의 변화. 문헌 검토(1998-2023)에서 확인된 임상적 및 사회인구학적 요인에 따른 자폐증 진단 시 연령의 분산 설명(R² 또는 η²). 변수는 사회인구학적(MAD, SES), 사회정서행동적(SDQ 점수), 성별, 임상적(예: IQ, 회귀, 언어 능력), 자폐증 심각도(예: SCQ, ADOS, ADI-R, RBS-R) 범주로 그룹화됐다. 원 크기는 표본 크기를 나타내며, 원이 클수록 더 큰 코호트를 나타낸다. 색상이 있는 점은 현재 연구에서 분석된 변수. 삽화는 자폐증 진단 시 연령 분산의 10% 이상을 설명하는 요소를 보여준다. 참고: 이러한 연구 중 어느 것도 진단 시기에 영향을 미치는 것으로 알려진 추가적인 가족, 서비스 접근성 및 맥락적 요소를 설명하지 않다. 약어: MAD, 분만 시 산모 연령; IQ, 지능 지수; SES, 사회경제적 지위; ADOS, 자폐증 진단 관찰 일정; ADI-R, 자폐증 진단 인터뷰-개정판; RBS-R, 반복 행동 척도-개정판; SCQ, 사회적 의사소통 설문지; SDQ, 강점 및 어려움 설문지; SDQ 총점, SDQ 총 어려움. (출처:Published: 01 October 2025 / Polygenic and developmental profiles of autism differ by age at diagnosis / nature) |
경과 및 동반 질환의 차이
이러한 유전적 차이는 자폐증의 경과와 밀접한 관련이 있다. 유아기에 진단받은 자폐인은 초기에 사회성 및 의사소통 능력이 저하되지만, 증상은 평생 대체로 안정적으로 유지된다. 우울증이나 ADHD와 같은 추가적인 정신 질환은 비교적 드물다.
"반대로, 두 번째 위험 유전자 그룹은 자폐증 진단이 늦어지고 사춘기 동안 사회정서적 및 행동적 문제가 증가하는 것과 관련이 있다"고 장 박사와 그녀의 연구팀은 설명했다. 또한, 이러한 유형의 자폐증을 지닌 사람들은 ADHD, 불안 장애 및 기타 정신 질환을 겪을 가능성이 더 높다. 이러한 후기 발병 자폐증 환자 중 유아형 자폐증 환자보다 여성이 더 많이 영향을 받는다.
원인 탐색에 도움
장 박사와 그의 동료들에 따르면, 이러한 결과는 "자폐증"이라는 용어가 다양한 원인, 발달 경로 및 동반 질환을 가진 여러 현상을 포괄한다는 가정을 뒷받침한다. 이러한 다양한 형태에 대한 지식은 여전히 수수께끼 같은 자폐증 현상과 그 원인을 더 잘 이해하는 데 도움이 될 수 있다.
다양한 유형의 자폐증과 관련된 유전자, 경로 및 시간적 패턴이 더 명확해진다면 비유전적 원인을 찾는 데 도움이 될 수 있다. 장 박사와 그의 동료들은 유전자가 원인의 약 11%만을 담당한다는 것을 확인했다.
연구진은 "이번 연구 결과는 신경발달 장애 전반을 이해하고 자폐증 진단, 성별 차이, 그리고 동반되는 건강 상태를 고려하는 방식에 시사점을 제공한다"며 추가 연구가 필요하다고 강조했다.
참고: Nature, 2025; doi: 10.1038/s41586-025-09542-6
출처: Nature
[더사이언스플러스=문광주 기자]
[ⓒ the SCIENCE plus. 무단전재-재배포 금지]